はじめに
当サイトでは、大腿骨頭壊死症治療の提供企業・医師助言のもと、
同症の最先端治療である「再生医療」を紹介しています。
難病「大腿骨頭壊死症」とは?
誰でも発症する可能性がある
厚生労働省指定疾患(難病)です
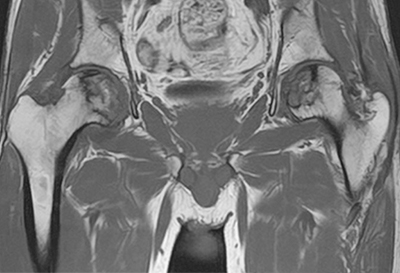
芸能人やスポーツ選手の発症でニュースに取り上げられることもある大腿骨頭壊死症。これまでの国内の新規患者数は約3,000人/年でしたが、新型コロナウイルスによるステロイド治療経験者の増加に伴い、今後ますます患者数が増えると予想されています。
壊死の症状の進行が進むと大腿骨頭が潰れて(圧潰)、疼痛・歩行困難・可動域制限などが起こり、日常生活に大きな支障をきたします。

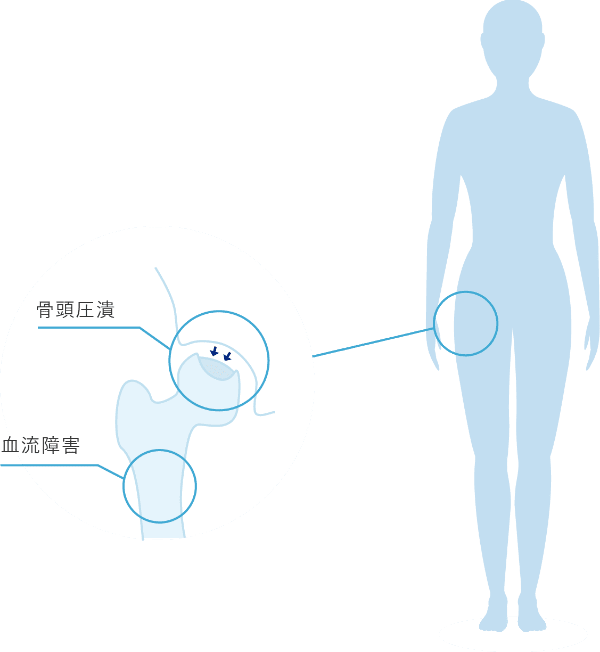
ステロイド治療歴(患者数の5~6割)やアルコール多飲(3割)、原因不明(1割)、骨折などの外傷を起因として、大腿骨頭への一過性の血流障害が起こり、大腿骨頭内の骨細胞や骨髄細胞が壊死に陥ります。
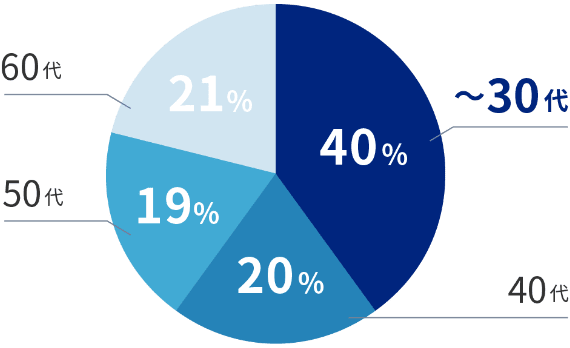
発症者の傾向
-
01

ステロイド治療の経験がある
SLE※など難病罹患者の発症が多く、新型コロナウイルス感染症の治療でもステロイドを用いることから、コロナ禍に伴う患者数急増が懸念されています。
全身性エリトマトーゼス
-
02

発症に気づきにくい
自覚症状を感じにくいため、症状が悪化しても気付きにくく、自覚・診断時には既に大腿骨頭の壊死や圧潰が進んでいるケースが多いです。
-
03

年齢が若く、
両脚の発症率が高い20~30代の若い世代の罹患率が高く、主な発症年齢も30代とされています。患部も広く、約半数の患者様は両脚での壊死が発症します。
従来の治療では…
症状が進むと、自分の骨や関節
を人工関節に置き換える
人工関節置換術を施行することが
ほとんどです。
しかし、
人工関節には耐久性の問題
(20年程度で入れ替え手術が必要)や
人工関節の脱臼、
スポーツ制限といった
デメリットがあるため、
早期発見が重視されています。




大腿骨頭壊死症
×セルフチェック
5つの設問に回答いただくだけで、
発症のリスクレベルや
アドバイスを確認できます。
少しでも気になる方は、
一度お試しください。
セルフチェックページへ
再生医療の治療法
従来の治療法に比べて、身体への負荷が軽く、術後の制限が少ない再生医療の治療法
(骨内投与治療、関節内投与治療)に注目が集まっています。
-
従来の治療法
-

身体に負担のかかる手術
自分の骨や関節を人工関節に置き換える
人工関節置換術 -

術後の制限が多い
人工関節の脱臼やスポーツ制限と
いった制約の他、人工関節自体の入れ替え手術(20年に1回程度)が必要 -

人工関節を回避できない
人工関節置換術を使うため、自分の骨や関節での生活は適わなくなってしまう
-

切開サイズ・手術時間が長い
切開サイズ:約10cm程度
手術時間:1~2時間
治療期間(目安):入院2~3週間
通院回数:術前、手術、術後の3回以上
主なリスク:脱臼、感染、インプラントのゆるみ、入れ替えの手術、スポーツ制限など
-
-
再生医療の新しい治療法
(骨内投与、関節内投与)-

身体にやさしい手術
骨頭の壊死部に骨を再生させる細胞や成長因子などを局所(骨内や関節内)に投与
-

切開サイズ・手術時間が短い
入れ替え手術や、スポーツ制限といった生活への縛りがない
-

人工関節を回避できる
早期治療で、人工関節を回避できる(一生自分の骨や関節で生活できる)可能性が高まる
-

切開サイズ・手術時間が短い
切開サイズ:約1cm程度
手術時間:5分
治療期間(目安):骨内投与は入院2~3日、関節内投与は日帰り
通院回数:術前、手術、術後の3回以上
主なリスク:感染、出血、薬剤アレルギー反応、痛みなど
-
留意点
再生医療での治療法にも留意点があります。
しっかり検討して、ご自身にあった治療法をお選びください。
-
❶
現在は自由診療のみ・保険対象外のため、治療費が300万円〜程度(骨内投与)かかります
-
❷
最先端の医療分野のため、特に骨内投与は治療できる医師やクリニックが限られています
-
❸
症状が進んでしまうと、再生医療では治療できない(=人工関節置換術となる)ケースがあります
お役立ち情報更新中!